InGYNious
- Ultra léger (21 g/m²)
- Monofilament de polypropylène
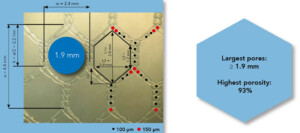
- Diamètre des pores (minimum) : 1,9 mm, (maximum) : 2,8 mm
- Larges micropores : 100 à 150 µm
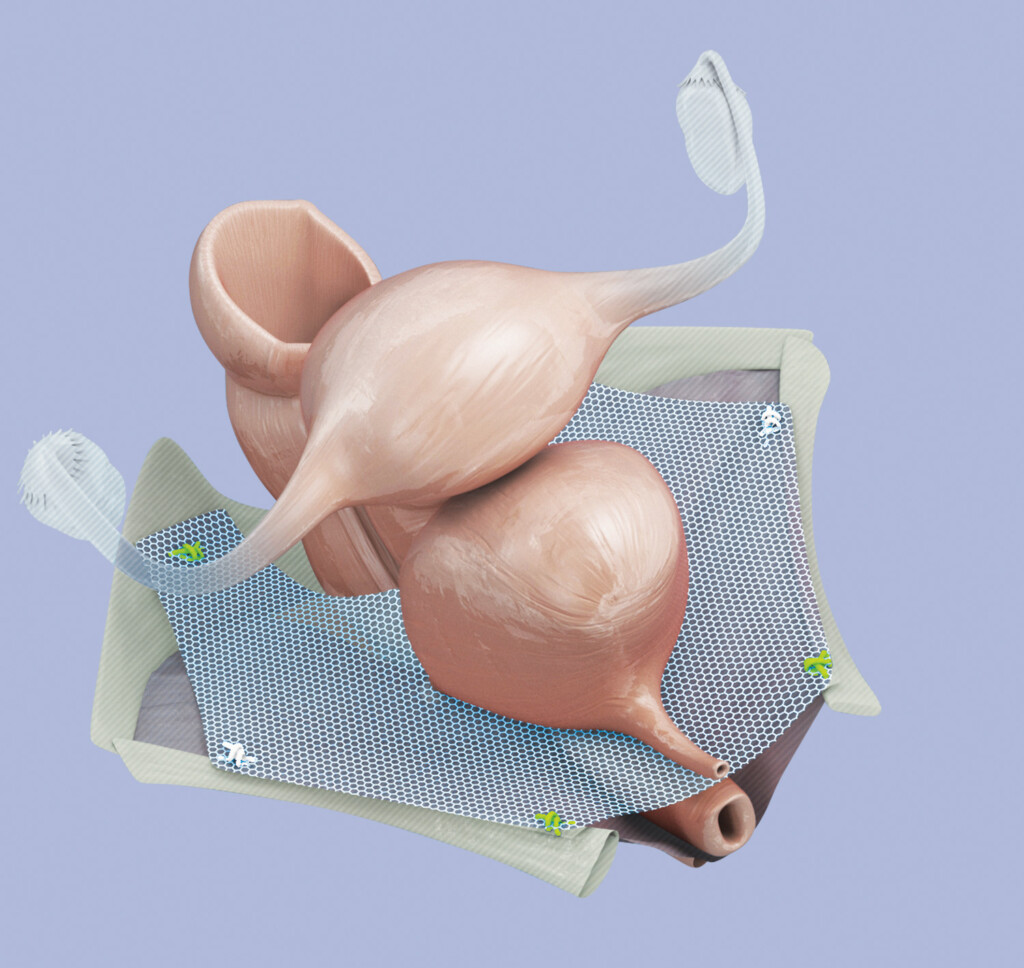
Une unique incision et un treillis ultra-léger permettent une reconstruction totale et atraumatique du plancher pelvien avec un support sur 3 niveaux.
Une réelle innovation
A.M.I. a couplé le matériau idéal avec une forme innovante de fixation des sutures en 6 points (3 niveaux de support) pour permettre une réparation efficace des défauts du plancher pelvien en une seule incision.
Le matériau
 |
|
La bandelette en monofilament de polypropylène ultra léger (21 g/m2) possède une structure hexagonale avec de larges pores qui donnent à la matière une iso-élasticité élevée. L’ensemble de ces caractéristiques favoriserait une intégration tissulaire rapide et réduirait les réactions du tissu vaginal, tout en induisant la formation de collagène mature.1,2 Ainsi, le plancher pelvien fournit à nouveau un moyen de support naturel et comfortable.
– InGYNious permet le traitement des prolapsus du plancher pelvien (>90 % base sur suivi à 36 mois)3
– InGYNious est un treillis pour indication transvaginale très sûr, présentant un faible taux d’érosion (<2 % base sur suivi à 36 mois)
– InGYNious (treillis pour indication transvaginale) améliore la qualité de vie des patientes en base sur suivi à 36 mois
La fixation de suture
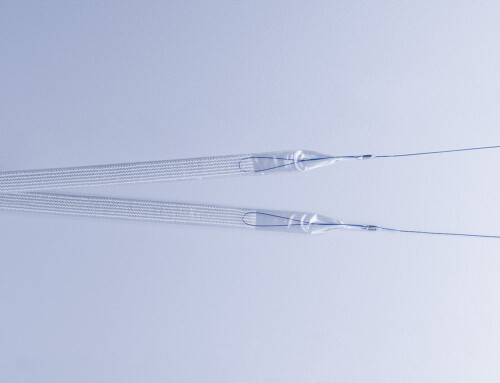
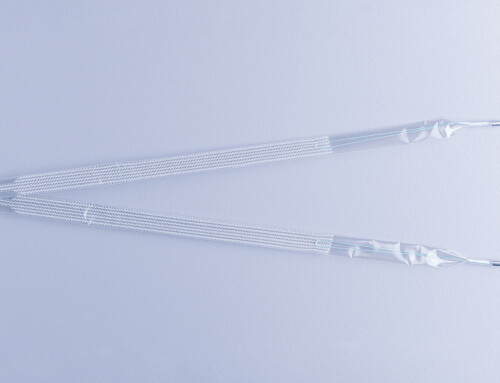
La fixation au ligament sacro-épineux et la suspension de la bandelette est réalisée avec l’i-Stitch, un instrument pour le placement des sutures dans les zones difficiles d’accès. L’i-stitch est simple à utiliser et, est conçu pour fixer les sutures à l’aide d’une seule main.
Exemple: i-stitch pour la sacrospinofixation
 |
 |
 |
|---|---|---|
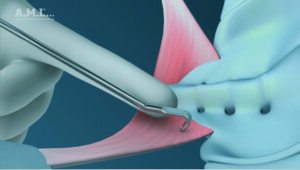
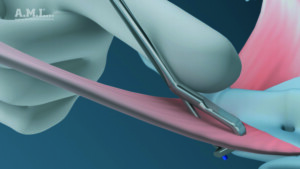
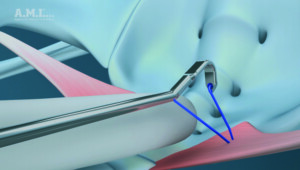
| En faisant glisser la pointe de l’instrument le long de son index, le chirurgien guide l’i-Stitch jusqu’au point désiré. Le bec de l’instrument est ensuite enfoncé dans le ligament. | En appliquant une pression avec le pouce sur la cartouche, la pointe de l’unité de chargement est complètement enfoncée jusqu’à ce qu’un clic soit audible. | Avec la suture solidement ancrée au tissu, la cartouche est retirée et la pointe de l’i-Stitch est éloignée du point. La suture reste en place. |
Avec l’i-stitch, trois formes et deux tailles de bandelettes sont disponibles et permettent de traiter les différents défauts du plancher pelvien.
Le support de niveau 1 est obtenu en faisant une suture de suspension reliant l’apex de l’InGYNious, et donc la partie haute du vagin avec le ligament sacro-épineux. Pour les supports de niveau 2 et niveau 3, les guides de suture étiquetés et codés par couleur indiquent sur quels points la bandelette doit être fixée, notamment au niveau de l’arc tendineux du fascia pelvien ou du tissu musculaire. Les positions exactes de fixation varient en fonction de la zone traitée et la structure choisie de la bandelette.
Pour sécuriser l’implant, l’I-stitch est inséré à travers la paroi vaginale, réduisant une tunellisation sans visibilité. Le risque de saignement per-opératoire diminue, ainsi que le traumatisme, favorisant une bonne récupération post-opératoire de la patiente. L’I-stitch est décliné en deux modèles, le premier est conçu pour l’insertion via la partie supérieure, et le second est muni d’une pointe inversée à 180 ° permettant une approche par le dessous. Comme les passe-fils de couleur sur la prothèse, les sutures de l’I-stitch sont codés par couleur pour différencier les différents niveaux de fixation (sauf sur les sutures en polypropylène).
1 Amid, P. K. (1997). Classification of biomaterials and their related complications in abdominal wall hernia surgery. Hernia, 1(1), 15-21. https://doi.org/10.1007/BF02426382
2 Ugianskiene, A., Davila, G. W., & Su, T. (2019). FIGO review of statements on use of synthetic mesh for pelvic organ prolapse and stress urinary incontinence.
International Journal of Gynecology & Obstetrics, 147(2), 147-155. https://doi.org/10.1002/ijgo.12932
3 Kuszka, A., Brandt, A., Niesel, A., Lutz, H., Mengel, M., Ulrich, D., & Fünfgeld, C. (2020). 3 Year outcome after treatment of uterovaginal prolapse with a 6-point fixation mesh. European Journal of Obstetrics & Gynecology and Reproductive Biology, 255, 160-164. https://doi.org/10.1016/j.ejogrb.2020.10.030